A pajzsmirigy aspirációs citológiai vizsgálata
A vékonytű-aspirációs citológia (FNA – Fine Needle Aspiration) a pajzsmirigy-diagnosztika „arany standard” eljárása a göbös elváltozások jellegének tisztázására. A beavatkozás célja, hogy a pajzsmirigyben talált göbből sejtmintát nyerjünk, amelyet mikroszkópos vizsgálattal elemezve elkülöníthetők a jóindulatú elváltozások a rosszindulatú (daganatos) folyamatoktól. Centrumunkban a mintavételt minden esetben ultrahang-vezérelten végezzük a maximális precizitás és a páciens biztonsága érdekében.
Mikor válik szükségessé a vizsgálat?
Nem minden pajzsmirigy-göb igényel citológiai mintavételt. A vizsgálat elvégzéséről a szakorvos az alábbi kritériumok mérlegelése után dönt:
- Ultrahang-morfológia: Ha a göb a TI-RADS besorolás alapján gyanús jeleket mutat (pl. szabálytalan szegély, mikro-meszesedés, fokozott erezettség).
- Méretbeli növekedés: Ha a korábban észlelt göb mérete rövid idő alatt jelentősen megnő.
- Klinikai indikációk: Ha a családi kórtörténetben pajzsmirigydaganat szerepel, vagy a páciens nyaki besugárzáson esett át korábban.
- Hormonális háttér: „Hideg” göbök esetén, amelyek az izotópos vizsgálat során nem mutatnak izotópfelvételt (ezeknél magasabb a malignitás kockázata).
A beavatkozás folyamata
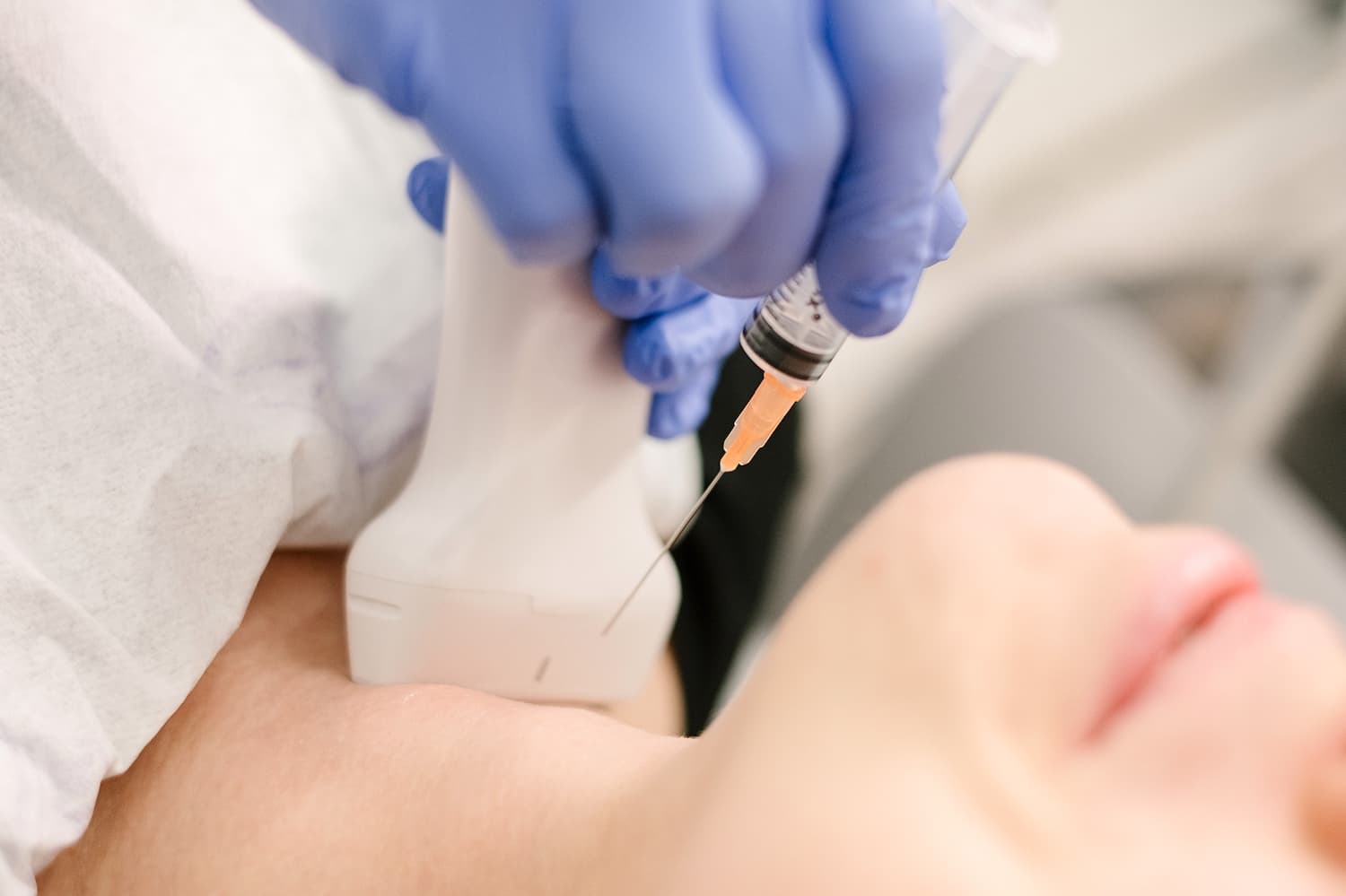
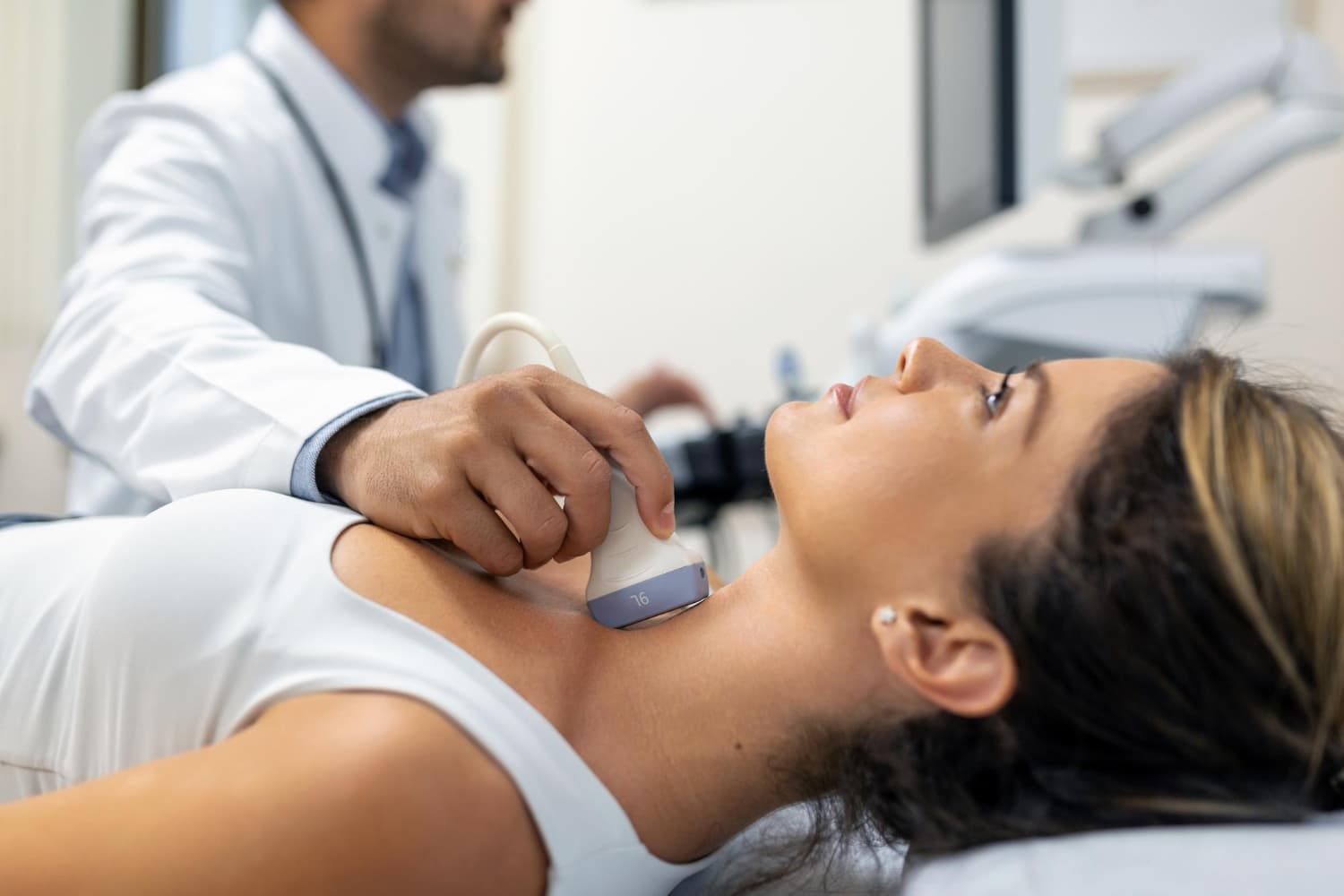
A vizsgálat ambuláns keretek között zajlik, és mindössze néhány percet vesz igénybe. A páciens háton fekszik, a nyaki területet szabaddá kell tenni. A radiológus ultrahanggal pontosan azonosítja a célszervet és a mintavételre kijelölt göböt, majd egy speciális, rendkívül vékony tűvel (melynek átmérője kisebb a vérvételhez használtnál) a citopatológus átszúrja a bőrt, és a göbből sejteket szív ki (aspiráció). A folyamat valós időben követhető az ultrahang berendezés monitorán. A kinyert sejteket tárgylemezre kenik („szélesztik”), majd speciális fixálás, azaz konzerválás után patológus szakorvoshoz továbbítják szövettani elemzésre.
Az eredmények értelmezése: A Bethesda-rendszer
A citológiai leletek kiértékelése a nemzetközileg egységesített Bethesda-osztályozás alapján történik, amely a leleten TBS rövidítéssel szerepel (Thyroid Bethesda System), amely hat kategóriába sorolja a mintát:
- TBS I.: Nem diagnosztikus minta (kevés sejt vagy technikai hiba miatt a vizsgálat ismétlése szükséges).
- TBS II.: Jóindulatú (benignus) elváltozás. Ez a leggyakoribb eredmény, rendszeres megfigyelést igényel.
- TBS III-IV.: Bizonytalan vagy follikuláris elváltozás. Ebben az esetben a malignitás lehetősége nem zárható ki teljes biztonsággal, gyakran műtéti konzultáció javasolt.
- TBS V-VI.: Rosszindulatú folyamat gyanúja vagy igazolt daganat. Ezekben az esetekben sebészeti beavatkozás szükséges.
A TBS kategóriák jelentése és a klinikai teendők
TBS I.
Ez a kategória azt jelzi, hogy a vett minta nem diagnosztikus, ami általában azt jelenti, hogy a kinyert kenetben nincs elegendő számú értékelhető sejt vagy a mintavétel technikai okokból nem volt sikeres. Ilyen esetben a vizsgálat megismétlése válik szükségessé, általában néhány hónap elteltével.
TBS II.
A leggyakoribb eredmény a TBS II., amely jóindulatú elváltozást jelöl. Ez az eredmény magas biztonsággal zárja ki a daganatos folyamatot, és ilyenkor általában elegendő a göb időszakos ultrahangos megfigyelése.
TBS III.
A diagnosztika szempontjából összetettebb esetet jelentenek a „szürke zónába” tartozó leletek. A TBS III. kategória mérsékelt sejteltéréseket jelez, amelyek hátterében állhat gyulladás vagy regenerációs folyamat is, de a rosszindulatúság sem zárható ki teljes mértékben. Ebben az esetben a szakorvos gyakran a biopszia megismétlését vagy molekuláris vizsgálat elvégzését javasolja.
TBS IV.
A TBS IV. kategória follikuláris neopláziára utal, ami azt jelenti, hogy a sejtkép alapján nem dönthető el egyértelműen a jó- vagy rosszindulatúság, így ilyenkor a daganat típusának pontos tisztázása érdekében általában műtéti beavatkozás válik szükségessé.
TBS V. és VI.
A skála felső tartománya, a TBS V. és TBS VI. kategóriák már magas, illetve egyértelmű kockázatot jeleznek. A TBS V. eredmény rosszindulatúság alapos gyanúját vetíti előre, míg a TBS VI. kategória egyértelműen igazolja a daganatos sejtek jelenlétét. Mindkét esetben elengedhetetlen az onkológiai szemléletű sebészeti konzultáció és a műtéti terv soron kívüli felállítása. Ez az egységesített rendszer garantálja, hogy a Pajzsmirigy Centrumunkban kapott leletek nemzetközileg is validak és összehasonlíthatóak legyenek, biztosítva a páciensek számára a legprecízebb ellátást.
Gyakran ismételt kérdések a pajzsmirigy aspirációs citológiai vizsgálatával kapcsolatban
Fájdalmas-e a beavatkozás, szükség van-e érzéstelenítésre?
A vizsgálat nem fájdalmasabb egy vénás vérvételnél. Mivel a használt tű rendkívül vékony, a helyi érzéstelenítő injekció beadása több kellemetlenséggel járna, mint maga a mintavétel, így rutinszerűen nem alkalmazzák.
Szükséges-e az éhgyomor?
Nem, a citológiai vizsgálathoz nem kell éhgyomorra érkezni.
Bevehetem-e a gyógyszereimet a vizsgálat előtt?
A legtöbb gyógyszer szedhető, de kiemelten fontos, hogy tájékoztassa az orvost, ha véralvadásgátló vagy vérlemezke-aggregáció gátló kezelésben részesül (pl. Syncumar, Xarelto, Eliquis). Ezekben az esetekben egyedi elbírálás szükséges a beavatkozás elvégzéséhez a vérzésveszély miatt.
Milyen mellékhatások várhatóak?
A beavatkozás helyén ritkán előfordulhat kisebb bőr alatti véraláfutás vagy enyhe nyomó érzés, amely 1-2 napon belül spontán megszűnik. Komoly szövődmény (pl. jelentős vérzés vagy fertőzés) rendkívül ritka.
Mikor folytatható a napi tevékenység?
A vizsgálat után a páciens azonnal visszatérhet napi rutinjához. Erőteljes fizikai megterhelés vagy intenzív sport aznap nem javasolt.
Mennyi idő alatt készül el az eredmény?
A citológiai elemzés összetettségétől függően az eredmény általában 2-5 munkanapon belül várható.
Mit jelent, ha a leletemen TBS I. szerepel, és meg kell ismételni a biopsziát?
Ez nem jelenti azt, hogy az elváltozás rosszindulatú, csupán azt, hogy a mintában nem volt elegendő mennyiségű pajzsmirigysejt a biztos véleményalkotáshoz. Ez előfordulhat cisztás (folyadékkal teli) göbök vagy nagyon kemény, meszes csomók esetén is. A megismételt mintavétel általában már elegendő információt szolgáltat a diagnózishoz.
Ha TBS II. a leletem, teljesen megnyugodhatok?
A TBS II. kategória 97-99%-os pontossággal jelzi a jóindulatú folyamatot. Bár ez rendkívül magas biztonságot jelent, a minimális hibaarány és a göbök esetleges későbbi változása miatt az ultrahangos kontrollvizsgálat a szakorvos által javasolt időközönként továbbra is szükséges.
Miért nem tud a patológus biztosat mondani a TBS III. vagy IV. kategória esetén?
Bizonyos pajzsmirigydaganatok (például a follikuláris karcinóma) esetén a sejtek alakja megtévesztően hasonlíthat a jóindulatú göbökére. A valódi különbség ilyenkor nem a sejtek formájában, hanem a göb tokjának vagy a környező ereknek az érintettségében van, amit csak a teljes göb sebészeti eltávolítása után, szövettani vizsgálattal lehet minden kétséget kizáróan igazolni.