Az ajakhasadékos betegek másodlagos orrplasztikája
Az ajakhasadékos betegek másodlagos orrplasztikája nehéz és összetett sebészi beavatkozás. A másodlagos ajakhasadékos orrplasztikák sikerének egyik legfontosabb feltétele, hogy a műtét idejére a maxilla szimmetrikus, anatómikus pozícióban legyen. Enélkül az orrkorrekció nem lesz optimális. A műtét elvégezhető zártan, endonazálisan (closed rhinoplasty) vagy nyitott (open rhinoplasty) technikával is.
A műtétek legtöbbször altatásos érzéstelenítésben történnek. Az orr deformitásának megszűntetésére a következő műtéti eljárásokat alkalmazzuk rutinszerűen : orrhát redukció,laterális orr oszteotómia, szeptumplasztika, concha nasalis inferior rezekció, orrcsúcs plasztika és az orrcsúcs projekciójának és formájánakjavítása autológ porc graftok (columellar strut, spreader, alar batten graft) segítségével.
A sikeres orrkorrekció kulcsa az, hogy az egyes betegek esetén a deformitás jellegének megfelelően, célzottan választjukki a szükséges műtéti technikákat, és azokat igény szerinti kombináljuk.
Az arc sebészetében az egyik legnagyobb kihívást az ajakhasadékos betegek másodlagos orrplasztikája jelenti.
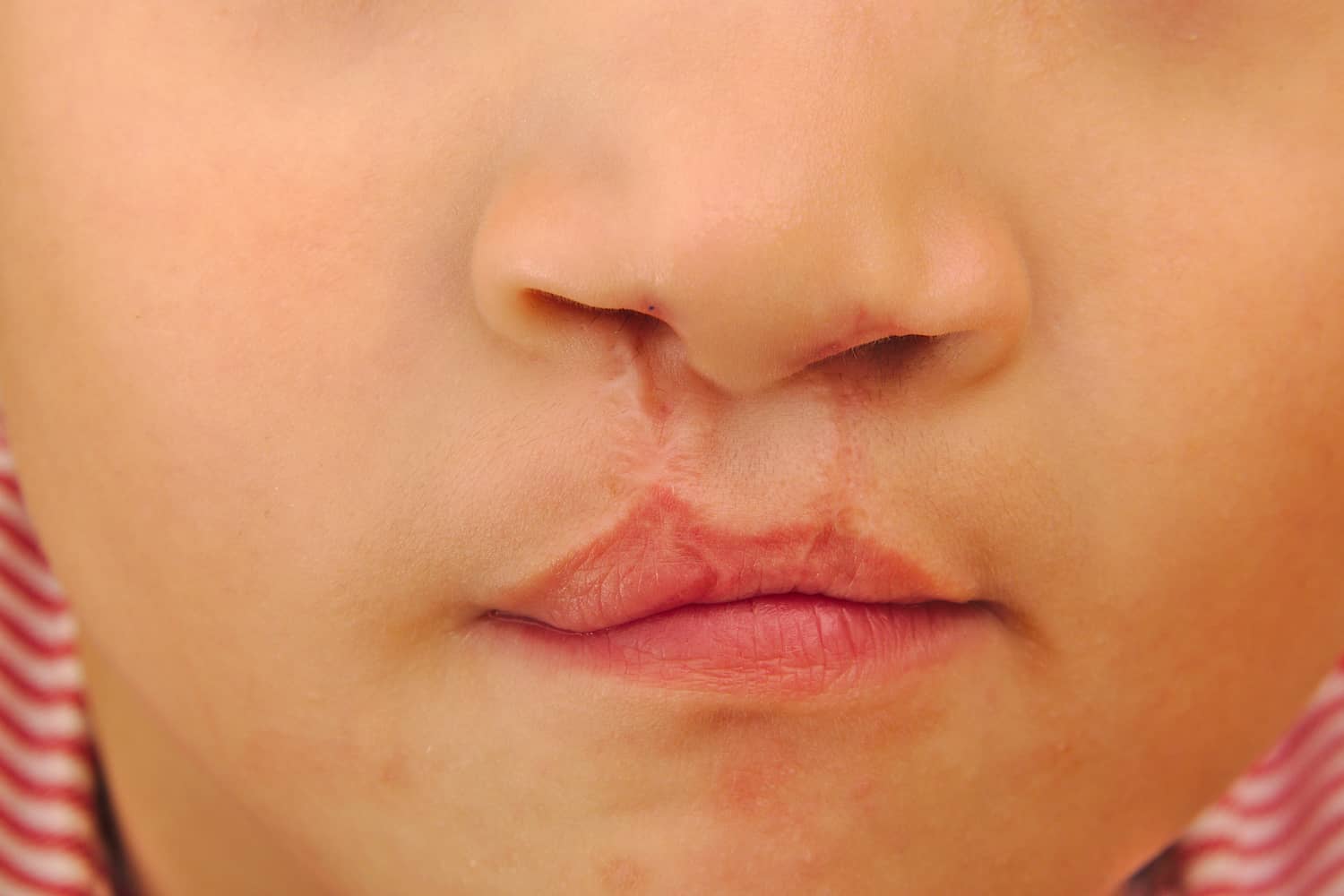
Az elsődleges ajakzárás esetén látott, csecsemőkori hasadékos orrdeformitás jelentősen eltér a felnőttkorban látott, másodlagos deformitástól. Ezért az orrdeformitás műtéti kezelése szempontjából alapvető fontosságú a beteg kora. Bebizonyosodott, hogy minden hasadékos orrplasztika esetében, ami a betegek 4 és 14 éves kora között történik, jelentős esély van az orrcsúcs kialakított formájának elvesztésére. A beteg neme és a személyes szokások, mint például a dohányzás, szintén fontosak. Azoknál a betegeknél, akik dohányoznak, a nyílt feltárási technika kombinációját az orrszárny alapjának bemetszésével és az orrcsúcs alatti szubkután rostos-zsíros kötőszövet kimetszésével kerülni kell, mert az az orrcsúcs és a columella bőrének nekrózisát okozhatja. A nőknek általában vékonyabb a bőre, és kisebb a valószínűsége, hogy nemkívánatos, hipertrófiás heg alakul ki, mint a férfiaknál.
A műtéti kockázatot esetleg növelő, egyéb anamnesztikus adatokra is szükség van. Ha felnőttkorban végzünk orrplasztikát, az esetleges hipertóniát, koszorúér-betegséget, valamint más kapcsolódó betegségeket ki kell vizsgálni. A cukorbetegeknek vagy azoknak a betegeknek, akiknek családi anamnézise diabétesz esetében pozitív, még akkor is nagyobb esélyük van a posztoperatív fertőzésre, ha nincs akut hiperglikémiájuk. Az anamnézisnek ki kell térnie az esetleges hepatitisz vagy HIV fertőzésre is. Azok a betegek, akik horkolnak, vagy akik alvási apnoé szindrómával küzdenek, javulásra számíthatnak, ha a másodlagos orrplasztika során szeptum- és conchaplasztika is történik, ami a mechanikus obstrukciót csökkentheti. A beteg vérzékenysége is fontos a műtéti előkészítés szempontjából. Ha a beteg nem szed antikoaguláns gyógyszert, a fokozott vérzési hajlam koagulopátiára utalhat (von Willebrand-kór).
Az ajakhasadékos betegek mintegy 60 százalékának orrlégzési nehézsége van. A beteg obstrukciós panaszai nagy klinikai jelentősséggel bírnak, bár a panaszok hiánya nem feltétlenül jelenti azt, hogy nem áll fenn a probléma. Sok betegnél nem tudatosul az orrdugulás, mert életük során fokozatosan szájlégzőkké váltak, és semmilyen módon nem tudják összehasonlítani a légzési képességüket a normál légzéssel. Orrmelléküreg-gyulladás, szinusz eredetű fejfájás vagy szájlégzés az anamnézisben ezért kiemelkedő fontossággal bír.
Minden esetben rá kell kérdezni, hogy az ajakhasadékot mikor és milyen sebészi technikával állították helyre, és fontos meghatározni, hogy történt-e kísérletet az orr-deformitás helyreállítására a primér ajakzárás idején. Minden további másodlagos ajakkorrekció, esetleges fogszabályozó vagy szájsebészeti beavatkozás ismerete szintén szükséges a másodlagos orrkorrekció megtervezésére. Magától értetődő, hogy a korábbi orrplasztikák is nagy mértékben befolyásolják a műtéti döntéshozatalt és a tényleges műtét sikerét.
Az ajakhasadékhoz társuló orrdeformitás anatómiája és jellemzői
A gyermek növekedésével az orrdeformitás egyre kifejezettebbé válik. Az orr saját ferdesége és az arc szimmetriájára gyakorolt hatása a pubertás kor után már nem változik. Kétoldali- és teljes ajakhasadékos betegek esetében az alaprendellenességhez gyakran társulnak kraniofaciális rendellenességek, különösen a maxilla deformitásai. Ezen deformitások némelyike a sorozatos műtéti beavatkozásoknak az arc növekedésére gyakorolt negatív, iatrogén hatásának tulajdonítható. 1981-ben, Ortiz-Monasterio és Olmedo igazolták, hogy az Angle III osztályú malokklúzió, ami megfigyelhető a gyermekkorban műtéten átesett betegeknél, nem tapasztalható azon betegeknél, akiket soha nem operáltak meg ajakhasadékuk miatt. Függetlenül attól, hogy a maxillaris deformitás az ajakhasadék velejárója, vagy iatrogén eredetű, annak előzetes korrekciója nélkül a másodlagos orrplasztika nem lehet sikeres.
Módszer
Preoperatív elemzés
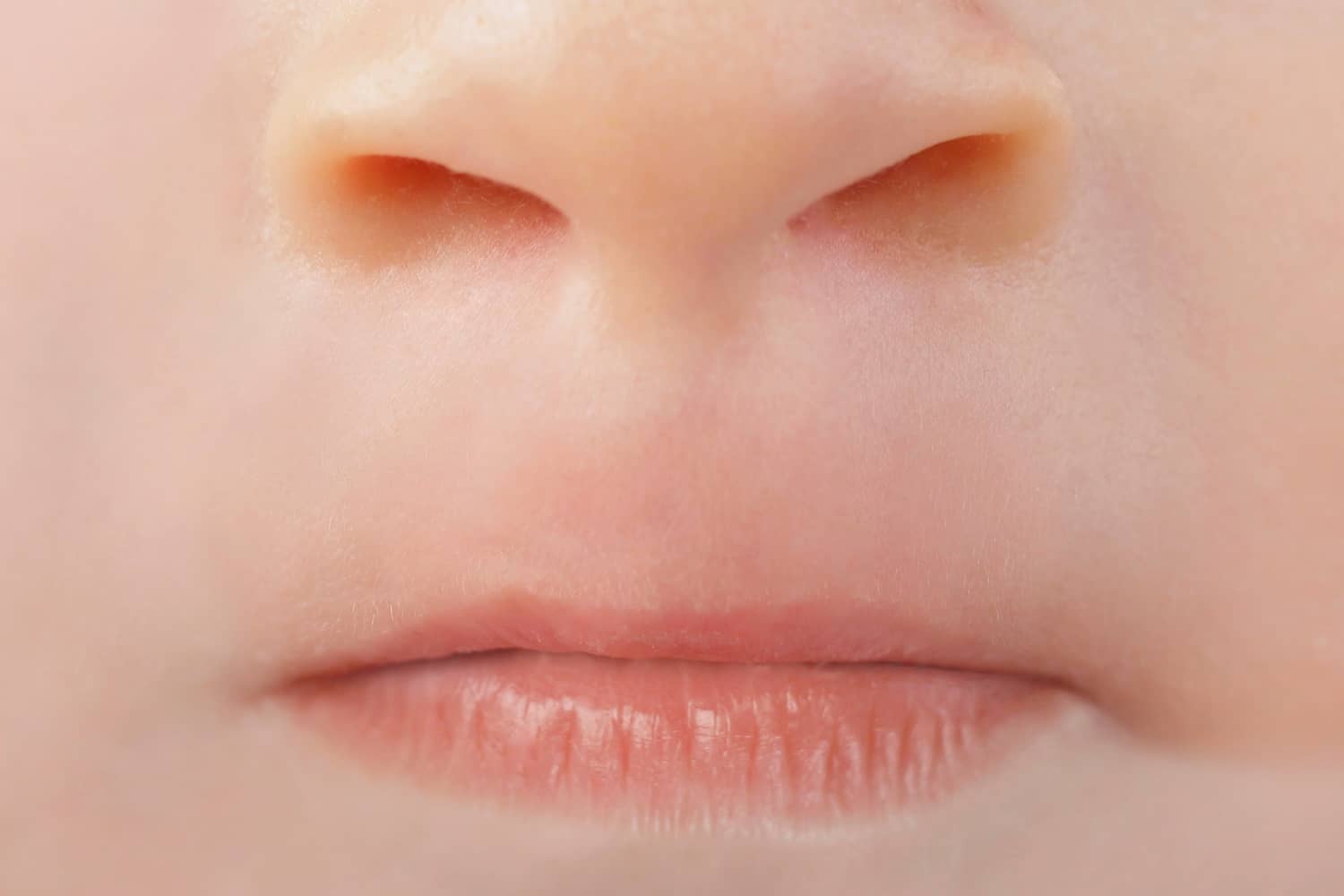
Az első betegvizsgálat során, a beteg teljes arcának megtekintésére és annak teljeskörű elemzésére van szükség. Az archasadékok igen változatos formákban jelentkezhetnek, és az arc bármelyik részét érinthetik. Az ajak szimmetriájára külön figyelmet kell fordítani, és az ajak méreteit az érintett és a nem érintett oldalon is pontosan fel kell jegyezni. Az ajakpír gyakran aszimmetrikus a hasadékos betegek esetében, ezért az ajakpír megfigyelése és objektív analízise fontos. Csak a beteg teljes arcának értékelését követően kezdődik az orr részletes vizsgálata. Először az orrot borító bőr vastagságát ellenőrizzük. Meg kell vizsgálni az orrcsont szimmetriáját, hosszát, és a középvonaltól való távolságukat. Ezután a laterális orrporcok (cartilago nasi lateralis) szimmetriáját és esetleges kollapszusát ellenőrizzük. Ezt követi az orrcsúcs analízise, ami lehet aszimmetrikus, kettős (double-tip deformity), szögletes, keskeny-hegyes vagy megvastagodott. Az orrszárny alapjának (basis alae nasi) szélességét és magasságát is meg kell mérni, és össze kell hasonlítani a két oldalon mért értékeket. Oldalnézetben az orrgyök magasságát és mélységét, az orrhát púpjának (dorsal hump) jelenlétét vagy hiányát, az orrcsúcs projekcióját, a nazolabiális szög mértékét figyeljük meg, és dokumentáljuk. Az intranazális vizsgálatnak ki kell terjednie az esetleges sztenózisok, szeptumdeviáció, szinechiák, szeptális perforáció jelenlétének, továbbá az orrkagylók (conchae nasales) méretének és alakjának megfigyelésére.
Érzéstelenítés
A másodlagos orrkorrekciót igénylő hasadékos betegek többsége fiatal és jó általános egészségi állapotnak örvend, ezért az aneszteziológiai kockázat alacsony. Ritkán kíséri az ajakhasadékot olyan kardiopulmonáris rendellenesség, ami az aneszteziológiai kockázatot emelné. A tervezett műtét típusától függően, a beavatkozás végezhető helyi érzéstelenítésben, helyi érzéstelenítés és intravénás szedáció kombinációjában, vagy altatásos érzéstelenítésben. Ritkán, amikor csak kisebb korrekcióra van szükség, a műtét elvégzéséhez elégséges a helyi érzéstelenítés.
Sebészi technika
A műtétet el lehet végezni zártan, endonazálisan (closed rhinoplasty) vagy nyitott (open rhinoplasty) technikával is. Az ajakhasadékot kísérő orrdeformitás összetettsége miatt sokan úgy vélik, nagyobb sikerrel alkalmazható a nyílt technika. Az orr porcos és csontos vázára kétségtelenül jobb rálátást biztosít a nyílt feltárás, azonban az endonazális, zárt megközelítés is sikeres lehet megfelelő tapasztalat esetén. A műtéti beavatkozás nagymértékben változik az egyes betegeknél, hiszen a deformitás is egyedi variációt mutat.
Szövődmények
Az intraoperatív szövődmények közül legfontosabb a peroperatív vérzés és az anesztéziához kapcsolódó problémák (ritmuszavarok, hiper- és hipotónia, malignus hipertermia, stb).
A korai posztoperatív szövődmények közé tartozik a fertőzés, amelyet minimalizálni lehet a perioperatív antibiózis segítségével. Az orrcsúcs bőrének nekrózisa rendkívül ritka, és ha mégis megtörténik, leggyakrabban a dohányzás keringési mellékhatásai okozzák. A műtéti seb dehiszcenciája szintén nagyon ritka, és könnyen elkerülhető a sebek gondos összevarrásával.
A leggyakoribb késői posztoperatív szövődmény a továbbra is fennálló aszimmetria. Ez érintheti az orrcsontot, az orrhegyet, de leggyakrabban az orrszárny basisánál és az orrlyukaknál fordul elő. Mivel a maradó aszimmetria a hasadékos orrdeformitás jellegénél fogva gyakori probléma; a betegeket tájékoztatni kell arról, hogy esetleg utólagos műtétre is szükség lesz. A másik gyakori késői szövődmény az orrcsúcs projekciójának csökkenése, amit a hegesedés okoz. A szeptumdeviáció is recidíválhat. A reoperációkra való igény gyakorisága miatt nagyon fontos a műtéti beavatkozások pontos és részletes dokumentációja, ami nagy segítséget nyújt az újabb műtétek megtervezéséhez.
A jelenleg sikeresen használt sebészi technikák hosszú fejlődési folyamat eredményeként alakultak ki. A hasadékos orrdeformitás egyes összetevőinek kijavítására specifikus technikai megoldásokat dolgoztak ki, a klinikai tapasztalatok alapján. A sikeres orrkorrekció kulcsa az, hogy az egyes betegek esetén, a deformitás jellegének megfelelően, célzottan kiválasztjuk a szükséges műtéti technikákat, és azokat igény szerinti kombináljuk.
A fent leírt sebészi technikák alkalmazhatók mind az egyoldali, mind a kétoldali ajakhasadékhoz kapcsolódó orrdeformitás kezelésére.
Az ajakhasadékos betegek legtöbbször elégedettek a másodlagos orrplasztika eredményével, hiszen az javulást hoz, még akkor is, ha nem ér el tökéletes szimmetriát vagy anatómikus formát.
Dr. Nagy Krisztián, Prof. Dr. Maurice Y. Mommaerts